Garder les cellules cancéreuses agressives en échec
Une observation étonnante
Les cellules tumorales mutées BRCA1/2 survivent souvent aux traitements, qu'il s'agisse de chimiothérapie ou de radiothérapie, car elles peuvent réparer les dommages à l'ADN induits par la thérapie. Une équipe dirigée par Claus Scheidereit, du Centre Max Delbrück, vient d'indiquer dans The EMBO Journal comment le blocage de la protéine TSG101 empêche ces cellules tumorales d'effectuer les processus de réparation.
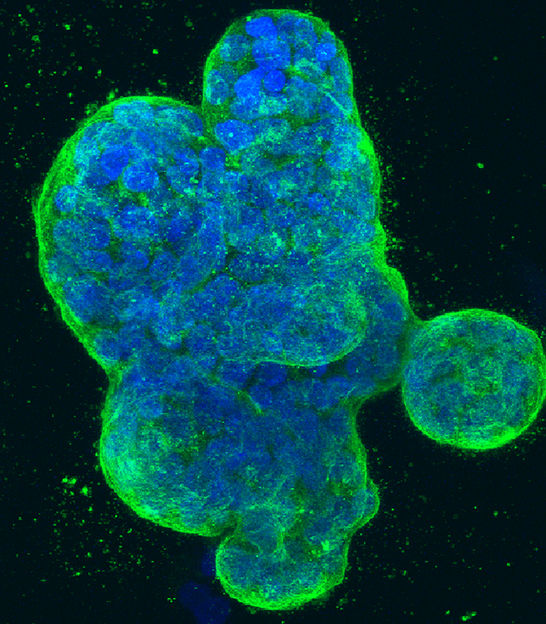
Culture tridimensionnelle de cellules de cancer du sein humain, avec l'ADN coloré en bleu et une protéine dans la membrane de la surface cellulaire colorée en vert.
NCI Center for Cancer Research, National Cancer Institute, National Institutes of Health , CC BY-NC 2.0 (https://creativecommons.org/licenses/by-nc/2.0/)
Chaque cellule possède deux "outils" différents pour réparer les cassures simple ou double brin de l'ADN, qui peuvent être induites par des facteurs tels que les toxines environnementales, la chimiothérapie ou les rayonnements ionisants. Le premier est constitué des gènes de réparation de l'ADN BRCA1 et BRCA2, tandis que le second est une enzyme appelée poly-(ADP-ribose) polymérase, ou PARP1 en abrégé. Ces outils sont utilisés aussi bien par les cellules saines que par les cellules malignes. Ils font finalement la même chose et peuvent se substituer l'un à l'autre. Si la réparation de l'ADN échoue parce que les dommages sont trop importants, la cellule lance son programme suicide - l'apoptose - et s'autodétruit. Ce processus est devenu une cible pour les traitements contre le cancer.
Les personnes porteuses de mutations des gènes BRCA1 et/ou BRCA2 présentent un risque très élevé de développer certains types de tumeurs, notamment le cancer du sein, des ovaires et de la prostate. Ces personnes sont dépourvues de l'un de ces outils, ce qui explique pourquoi elles sont plus enclines à développer des cellules cancéreuses. Ces cellules tumorales n'ont également qu'un seul outil à leur disposition - PARP1 - pour assurer leur survie. Or, les tumeurs associées à BRCA1/2 sont généralement très agressives et difficiles à traiter. Les chercheurs dirigés par le professeur Claus Scheidereit du Centre Max Delbrück, le dernier auteur de l'étude, ont donc examiné de près la voie de signalisation qui active l'enzyme PARP1. Ce faisant, ils ont découvert un moyen de cibler et de rendre inutile cet outil.
Pour empêcher l'apoptose après une lésion de l'ADN, une voie de signalisation clé appelée NF-κB entre en jeu. Elle déclenche la transcription de gènes dans le noyau cellulaire qui finissent par activer PARP1 afin que la cellule puisse réparer les dommages. En désactivant les gènes un par un, Ahmet Tufan, coauteur principal de l'étude avec Katina Lazarow du Leibniz-Forschungsinstitut für Molekulare Pharmakologie (FMP), a passé au crible l'ensemble du génome humain à la recherche des gènes qui régulent cette voie de signalisation. Pour ce faire, il a d'abord introduit un "gène de mesure" dans le génome, qui fournit le plan d'une étiquette de protéine fluorescente. "Quelques heures après que le traitement à l'étoposide, un agent chimiothérapeutique, a provoqué des dommages à l'ADN, les cellules s'illuminent en vert parce que NF-κB est activé", explique Tufan. Un très, très grand nombre d'échantillons pour les 20 000 gènes se sont allumés - mais certains ne l'ont pas fait. En effet, dans ces échantillons, un gène qui joue un rôle important dans la voie de signalisation était apparemment désactivé.
Entrave aux réparations de PARP1
Mais lequel ? Le nombre de gènes candidats se comptait par milliers - après tout, la voie de signalisation NF-κB contrôle un large éventail de fonctions cellulaires, comme la réponse immunitaire. "Nous avons utilisé la bioinformatique pour éliminer ceux qui effectuaient des tâches de routine "ménagères" dans la cellule, puis nous avons soumis les 500 gènes restants à la même procédure une fois de plus." L'équipe a de nouveau utilisé l'étoposide pour induire des dommages à l'ADN. "Pour chaque gène, nous avons effectué des tests parallèles en utilisant la cytokine TNF-alpha, qui active également cette voie de signalisation mais n'entre en jeu qu'en cas d'inflammation", explique Scheidereit.
Après cela, il ne restait plus qu'un petit groupe de gènes. Les chercheurs savaient déjà que certains d'entre eux faisaient partie de la voie de signalisation, mais pas d'autres. Lequel était le plus important ? Tufan a utilisé des algorithmes pour rechercher des indices dans diverses bases de données. Où les produits de ces gènes étaient-ils mentionnés à côté d'autres ? Existe-t-il des articles affirmant que les protéines en question s'associent à d'autres pour former des complexes ? L'équipe a également passé au peigne fin les bases de données du laboratoire. Puis, soudain, ils ont trouvé ce qu'ils cherchaient : le gène de susceptibilité aux tumeurs 101 (TSG101). Ce gène n'était pas une nouvelle découverte en soi ; il joue de nombreux rôles connus dans la cellule. Mais dans ce processus particulier, il se lie à la PARP1 dès que l'enzyme s'est arrimée au site de la lésion. Ce n'est qu'à ce moment-là que PARP1 peut devenir active.
"PARP1 est comme un pistolet chargé", dit Scheidereit. "Que vous grattiez simplement les cellules, que vous leur appliquiez une contrainte de cisaillement ou que vous les écrasiez complètement, PARP1 est activée. Mais s'il n'y a pas de TSG101 dans la cellule, cela ne fonctionne pas. Il lui manque le déclencheur, pour ainsi dire". Les chercheurs ont pu observer ce qui se passait en direct au microscope en utilisant la PARP1 colorée par fluorescence. Quelques secondes après qu'ils aient brûlé de minuscules trous dans le noyau de la cellule avec un laser, les cellules se sont illuminées en vert alors que la PARP1 se déversait dans le noyau de la cellule de tous les côtés et se liait aux sites de dommages à l'ADN. Après quelques minutes, la lueur s'est atténuée.
Une observation étonnante
"PARP1 se modifie, attire d'autres protéines auxiliaires qui effectuent les réparations nécessaires, puis se détache", explique Scheidereit. En revanche, si le gène TSG101 était désactivé, la PARP1 se dirigeait tout aussi rapidement vers les sites où l'ADN était endommagé dans le noyau de la cellule, mais la lueur verte persistait. PARP1 n'était pas en mesure de se libérer de l'ADN endommagé. "De toutes les observations que j'ai faites au cours des expériences d'imagerie cellulaire en direct, c'est la plus étonnante", déclare Tufan. "Dans les cellules dépourvues de TSG101, la PARP1 était en fait piégée sur les sites où l'ADN était endommagé."
"Avec cette recherche, nous avons montré que l'administration d'inhibiteurs de PARP et la désactivation de TSG101 ont le même effet", résume Scheidereit. En utilisant diverses lignées cellulaires de cancer du sein, les chercheurs ont également pu montrer en laboratoire que les cellules dépourvues du gène TSG101 mouraient rapidement après la chimio. Toutefois, les cellules qui périssaient le plus rapidement étaient celles présentant des mutations BRCA1, car elles ne disposaient plus d'aucun outil pour réparer l'ADN.
Les inhibiteurs de la PARP sont déjà utilisés depuis plusieurs années dans le traitement de certains cancers - par exemple, dans les thérapies pour les patientes atteintes d'un cancer du sein avec une mutation BRCA avérée. "Malheureusement, aucun inhibiteur n'a encore été développé qui cible spécifiquement PARP1, car il existe tout un groupe de gènes PARP", déclare Scheidereit. "Cependant, sur la base de nos résultats, une recherche ciblée peut maintenant commencer pour trouver des agents thérapeutiques qui bloquent la liaison de TSG101 à PARP1." Cette étude pourrait donc ouvrir la voie au développement futur de thérapies très efficaces et plus ciblées pour les cancers associés à BRCA1/2.
Note: Cet article a été traduit à l'aide d'un système informatique sans intervention humaine. LUMITOS propose ces traductions automatiques pour présenter un plus large éventail d'actualités. Comme cet article a été traduit avec traduction automatique, il est possible qu'il contienne des erreurs de vocabulaire, de syntaxe ou de grammaire. L'article original dans Anglais peut être trouvé ici.