Nuevo enfoque de la insuficiencia cardíaca: investigadores de Gotinga descubren un "interruptor" genético
CRISPR reactiva los mecanismos de defensa del organismo sin alterar los genes
Anuncios
En la insuficiencia cardíaca, el corazón ya no puede suministrar suficiente sangre al organismo. Esta enfermedad suele desarrollarse a lo largo de muchos años, por ejemplo debido a la hipertensión arterial o a otros esfuerzos prolongados del músculo cardíaco. Al principio, el corazón intenta compensar la sobrecarga trabajando más, lo que hace que aumente de tamaño. Sin embargo, a largo plazo, esta adaptación provoca cambios estructurales en el tejido cardiaco y la función de bombeo del corazón se deteriora progresivamente. Hasta ahora se desconocían en gran medida los procesos que tienen lugar en el músculo cardiaco durante este proceso y que pueden ser objeto de un tratamiento específico.

Prof. Laura Zelarayán, jefa del grupo de investigación "Farmacología del Desarrollo" del Departamento de Farmacología y Toxicología de la UMG y autora correspondiente, Dr. Eric Schoger y Rosa Kim, primeros autores del estudio (de izquierda a derecha).
umg/frank stefan kimmel, umg/samer al mhethawi, privat
Un equipo de investigación dirigido por la Prof. Dra. Laura Zelarayán, jefa del grupo de investigación "Farmacología del desarrollo" del Departamento de Farmacología y Toxicología del Centro Médico Universitario de Gotinga (UMG), junto con el Dr. Eric Schoger, antiguo becario postdoctoral, y Rosa Kim, estudiante de doctorado, ha descubierto que la proteína KLF15 desempeña una función reguladora clave en el músculo cardiaco y pierde significativamente su actividad en la insuficiencia cardiaca. Al mismo tiempo, los investigadores desarrollaron un método para reactivar específicamente este mecanismo.
Cambio genético
En un corazón sano, las células del músculo cardíaco funcionan eficazmente: producen energía y se contraen rítmicamente para bombear sangre a todo el cuerpo. Sin embargo, bajo un estrés sostenido, este equilibrio se altera. Ciertos genes se regulan de forma diferente que en un estado sano. Los genes que son importantes para un metabolismo energético estable se vuelven menos activos. Al mismo tiempo, se activan programas que, por lo demás, se conocen principalmente de la fase temprana de desarrollo del corazón. Este proceso se denomina "reprogramación patológica" y contribuye significativamente al deterioro de la función cardiaca.
Los investigadores de Gotinga lograron demostrar que un importante "interruptor" genético desempeña un papel central en este proceso: el factor de transcripción KLF15. Los factores de transcripción son proteínas que determinan, dentro del núcleo celular, qué genes están activos y cuáles no. Mediante modernos análisis unicelulares, los investigadores descubrieron que la actividad de KLF15 disminuye significativamente en las células musculares cardiacas enfermas. Esto desequilibra procesos reguladores genéticos clave.
Intervención precisa mediante ingeniería genética moderna
En lugar de sustituir artificialmente la proteína ausente, el equipo adoptó un enfoque diferente: Utilizando una variante especializada de la tecnología CRISPR, reactivaron específicamente el gen KLF15 del propio organismo en las células del músculo cardíaco.
"Este método, denominado activación CRISPR, no altera el material genético. Más bien, garantiza que un interruptor genético natural se vuelva a activar adecuadamente", afirma el Prof. Zelarayán, autor principal del estudio.
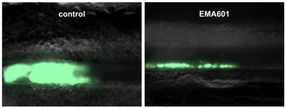
En un modelo animal en el que el corazón estaba sometido a un esfuerzo constante, se observó un claro efecto protector. Los animales con KLF15 reactivado desarrollaron un agrandamiento cardiaco menos grave, su función de bombeo se mantuvo más estable y sobrevivieron más tiempo que los animales de control no tratados. Este enfoque demuestra que la función cardiaca puede estabilizarse mediante la activación selectiva de los mecanismos de protección del propio organismo.
Menos cicatrices en el corazón
"El efecto no se limita a las propias células del músculo cardíaco. Las células del tejido conectivo del corazón, conocidas como fibroblastos, también responden positivamente", afirma el Prof. Zelarayán. Los fibroblastos desempeñan un papel clave en la formación de tejido cicatricial, que deteriora aún más la función cardiaca. La reactivación de KLF15 provocó un aumento de la producción de una proteína de señalización protectora denominada AZGP1. Esta proteína inhibe la activación de los fibroblastos y puede reducir así la formación de tejido cicatricial patológico en el corazón.
Otros estudios sobre tejido cardiaco humano confirmaron la importancia de los hallazgos. En muestras de pacientes con diversas formas de cardiopatía, los niveles de KLF15 se redujeron significativamente. Así pues, el estudio demuestra por primera vez que es posible normalizar específicamente un mecanismo regulador genético alterado en el corazón, con efectos positivos sobre la estructura y la función del órgano.
"A largo plazo, este enfoque podría abrir nuevas perspectivas para el tratamiento de la insuficiencia cardiaca y también podría aplicarse a otras dianas moleculares, sobre todo en enfermedades que no están causadas por mutaciones genéticas individuales, sino por la desregulación de programas genéticos completos", afirma el Prof. Zelarayán.
Nota: Este artículo ha sido traducido utilizando un sistema informático sin intervención humana. LUMITOS ofrece estas traducciones automáticas para presentar una gama más amplia de noticias de actualidad. Como este artículo ha sido traducido con traducción automática, es posible que contenga errores de vocabulario, sintaxis o gramática. El artículo original en Inglés se puede encontrar aquí.
Publicación original
Eric Schoger, Rosa Kim, Federico Bleckwedel, Tomás M. Peralta, Laura Priesmeier, Janek A. Fischer, Laura Stengel, Cheila Rocha, Gabriela L. Santos, ... Katrin Streckfuss-Bömeke, Mario G. Pavez-Giani, Shirin Doroudgar, Samuel Sossalla, Laura C. Zelarayán; "Enhancing KLF15 activity in cardiomyocytes: a novel approach to prevent pathological reprogramming and fibrosis via nuclease-deficient dCas9VPR"; Signal Transduction and Targeted Therapy, Volume 11, 2026-3-3