El camino equivocado: cómo los papilomavirus engañan al sistema inmunológico
Los anticuerpos específicos nos protegen contra las infecciones virales, ¿o no?
Los investigadores del Centro Alemán de Investigación del cáncer (DKFZ) estudiaron la respuesta inmunológica a los virus del papiloma en ratones y descubrieron un mecanismo hasta ahora desconocido por el cual los patógenos superan al sistema inmunológico: Al principio del ciclo de infección, producen una versión más larga de una proteína que rodea el genoma viral. El cuerpo produce anticuerpos contra esta proteína, pero no son eficaces para combatir el patógeno.
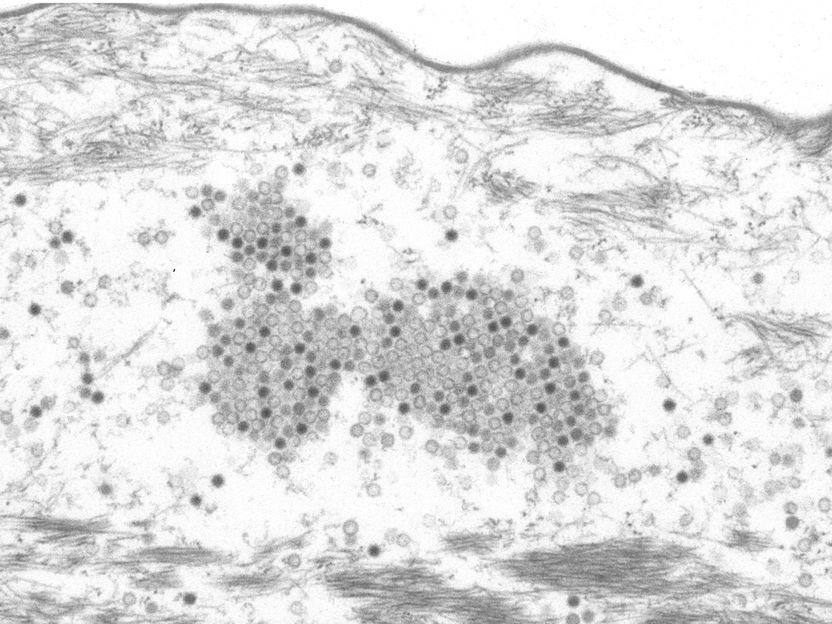
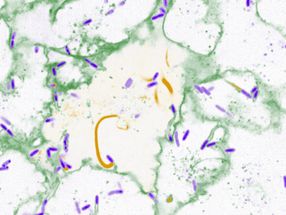
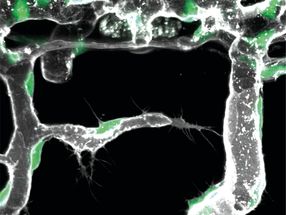
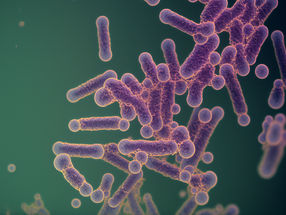
El papilomavirus en el estrato córneo de un tumor de piel de un Mastomys coucha
Michelle Neßling/DKFZ
El sistema inmunológico humano tiene una amplia variedad de estrategias de defensa para proteger al cuerpo contra los patógenos, una de las cuales consiste en producir anticuerpos para combatir virus y bacterias. Con el tiempo, sin embargo, estos patógenos han desarrollado elaboradas formas de escapar del sistema inmunológico.
Los científicos ya son conscientes de algunas de estas estrategias. Sin embargo, en el caso del virus del papiloma humano (VPH), hasta ahora sólo han conocido tales estrategias en la inmunidad innata, ya presente, y no en la inmunidad adaptativa, que no se desarrolla hasta que los patógenos entran en el cuerpo y se asocia con la producción de anticuerpos.
Frank Rösl y sus colaboradores del DKFZ bajo la supervisión de Daniel Hasche han descubierto ahora un nuevo mecanismo por el cual los papilomavirus cutáneos (específicos de la piel) engañan al sistema inmunológico.
Ciertos VPH cutáneos, como el VPH5 y el VPH8, se producen como infecciones naturales en la piel. No se transmiten sexualmente, sino que se transmiten de la madre al recién nacido. Por lo tanto, los miembros de la familia suelen ser colonizados con los mismos tipos de VPH. Una infección normalmente pasa desapercibida, porque el cuerpo es capaz de superarla. Sin embargo, dependiendo del estado individual del sistema inmunológico de una persona, su predisposición genética, la edad y otros factores externos como la radiación UV, ciertos tipos de VPH cutáneos son capaces de estimular la división celular en sus células anfitrionas. Esto provoca cambios en la piel y, en casos raros, el desarrollo de un carcinoma de células escamosas, también conocido como cáncer de piel clara.
Los experimentos se llevaron a cabo en una especie particular de ratón, Mastomys coucha, que, al igual que los humanos, puede infectarse con el papilomavirus cutáneo poco después de nacer y producir anticuerpos específicos contra el virus. En combinación con la radiación UV, los animales infectados tienen más probabilidades de desarrollar cáncer de células escamosas.
El sistema inmunológico de los animales produce anticuerpos contra las dos proteínas virales L1 y L2 que componen las partículas del virus, también llamadas cápsidas. Estos anticuerpos pueden evitar que los virus entren en las células anfitrionas y así neutralizar el virus. Sin embargo, los experimentos llevados a cabo por los científicos del DKFZ mostraron que además de la proteína L1 normal, los virus también producen una versión más larga. Esta última no es capaz de participar realmente en la formación de la cápside viral. En su lugar, actúa como una especie de cebo contra el cual el sistema inmunológico dirige su respuesta y produce anticuerpos específicos.
Sin embargo, los científicos pudieron demostrar que estos anticuerpos no son eficaces para combatir el virus del papiloma. En lugar de neutralizar el patógeno infeccioso mediante la unión a la L1, los anticuerpos sólo se unen a la proteína no funcional utilizada como cebo. Mientras el sistema inmunológico está ocupado produciendo estos anticuerpos no neutralizantes, el virus puede continuar replicándose y propagándose por todo el cuerpo. Pasarán varios meses más antes de que se produzcan los anticuerpos neutralizantes que se dirigen a la proteína L1 normal y, en última instancia, a los propios virus infecciosos.
"Tanto en los roedores como en los humanos, en casi todos los tipos de VPH que pueden causar cáncer, el gen L1 está diseñado de tal manera que se puede producir una versión más larga de la proteína. Esto también es cierto para los tipos de VPH de alto riesgo como el VPH16 y el VPH18, que pueden causar cáncer de cuello uterino. Por lo tanto, parece ser un mecanismo común que permite que los virus se repliquen y se propaguen eficientemente durante la etapa temprana de la infección", explicó Daniel Hasche. "El hecho de que se puedan detectar anticuerpos contra los papilomavirus no se asocia necesariamente, por lo tanto, con la protección contra la infección. Esto deberá tenerse en cuenta en el futuro cuando se evalúen e interpreten los estudios epidemiológicos", añadió Frank Rösl.
Nota: Este artículo ha sido traducido utilizando un sistema informático sin intervención humana. LUMITOS ofrece estas traducciones automáticas para presentar una gama más amplia de noticias de actualidad. Como este artículo ha sido traducido con traducción automática, es posible que contenga errores de vocabulario, sintaxis o gramática. El artículo original en Inglés se puede encontrar aquí.
Publicación original
Yingying Fu, Rui Cao, Miriam Schäfer, Sonja Stephan, Ilona-Braspenning-Wesch, Laura Schmitt, Ralf Bischoff, Martin Müller, Kai Schäfer, Sabrina E. Vinzón, Frank Rösl and Daniel Hasche; "Expression of different L1 isoforms of Mastomys natalensis papillomavirus as mechanism to circumvent adaptive immunity"; eLife; 2020