¿Qué bloquea la gripe aviar en las células humanas?
Normalmente, los virus de la gripe aviar no se propagan fácilmente de persona a persona. Pero si esto sucede, podría desencadenar una pandemia. Investigadores del MDC y RKI han explicado en la revista Nature Communications lo que hace que el salto de los animales a los humanos sea menos probable.
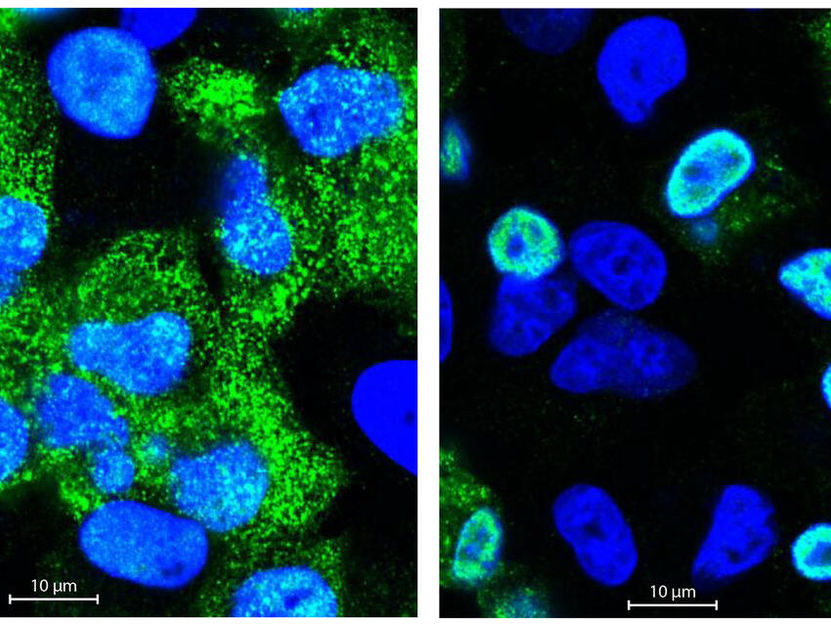
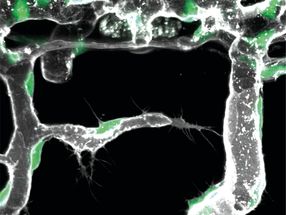
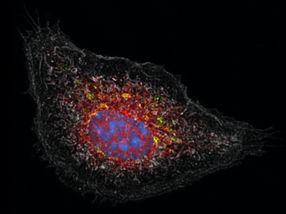
Esta es una imagen microscópica de las células humanas infectadas con el virus de la gripe. El núcleo celular se muestra en azul y las proteínas virales en verde. Los virus que se han adaptado a los huéspedes humanos salen del núcleo celular después de 14 horas (izquierda), mientras que los virus que se han adaptado a los huéspedes de las aves permanecen atrapados en el núcleo.
© Selbach Lab, MDC
Siempre que las personas se infectan repentinamente con un virus de la gripe aviar como el H5N1, H7N9 y H5N6, la Organización Mundial de la Salud (OMS) tiene que evaluar el riesgo: ¿Son estos los primeros signos de una pandemia? ¿O son sólo unas pocas docenas o cientos de casos que sólo han surgido a través del contacto cercano con aves de corral infectadas? Investigadores dirigidos por el profesor Matthias Selbach del Centro Max Delbrück de Medicina Molecular han encontrado otra pieza del rompecabezas que puede ser importante en esta evaluación inicial. En un artículo publicado en Nature Communications, los investigadores explican que los virus de la gripe aviar A (VIA) son incapaces de transformar las células humanas infectadas en fábricas de virus eficaces, porque no producen suficiente proteína matriz M1 después de la infección. Sin embargo, el virus requiere que esta proteína exporte sus muchas copias de su material genético desde el núcleo de la célula - un prerrequisito para construir nuevos virus.
No todas las gripes son iguales - el nombre se refiere a una gran familia de virus. Cada miembro de esta familia lleva el nombre de dos crecimientos espinosos en la superficie del virus: la hemaglutinina (H), que permite que el virus infecte células humanas y animales donde puede multiplicarse, y la neuraminidasa (N), que ayuda a la descendencia del virus a extraerse de la célula infectada. En las aves acuáticas, hay 16 subtipos conocidos de hemaglutinina y nueve subtipos conocidos de neuraminidasa. Esto da como resultado al menos 144 combinaciones posibles que cambian constantemente y se adaptan a nuevos huéspedes, como por ejemplo pollos, pero también mamíferos como caballos, cerdos y humanos.
Estas nuevas variantes de virus son a menudo más peligrosas que la gripe estacional, porque el sistema inmunológico humano nunca las ha encontrado antes. Algunas personas se encuentran indefensas, mientras que el sistema inmunológico de otras reacciona tan violentamente que la propia resistencia de la persona daña el cuerpo. En el peor de los casos, una pandemia podría costar millones de vidas. La gripe española de 1918, por ejemplo, se cobró más de 50 millones de víctimas. Por lo tanto, los investigadores de todo el mundo están tratando de entender las reglas que determinan cuándo existe la posibilidad de una pandemia y cuándo no.
¿Por qué las células humanas son malas fábricas de virus para la gripe aviar?
"La hemaglutinina en humanos y aves tiene una estructura química ligeramente diferente, por ejemplo, lo que hace más difícil que el virus de la gripe aviar se infiltre en una célula humana que en la de un ave", explica Selbach. Boris Bogdanow, estudiante de doctorado en el grupo de investigación de Selbach y autor principal del presente estudio, centró su investigación específicamente en las barreras de otras especies naturales que existen en los virus de la gripe.
El grupo de Matthias Selbach analiza proteínas mediante espectrometría de masas cuantitativa. En colaboración con el Instituto Robert Koch (RKI), Boris Bogdanow y sus colegas infectaron por separado las células epiteliales pulmonares humanas con un virus de la gripe aviar y un virus de la gripe humana. Luego midieron la cantidad de todas las proteínas recientemente producidas en el espectrómetro de masas. La Dra. Katrin Eichelbaum, investigadora postdoctoral, también ha desarrollado un método que permite la diferenciación precisa de proteínas nuevas y viejas. "En el primer análisis, no encontramos ninguna diferencia importante entre las dos cepas", informa Boris Bogdanow. "A primera vista, el virus de la gripe aviar y el virus humano mostraron poca diferencia con respecto a la producción de proteínas, lo que fue bastante sorprendente."
Pero el problema está en los detalles, así que Bogdanow realizó análisis más profundos para examinar más de cerca la distribución de las proteínas. Al hacerlo, se encontró con la proteína matriz M1, de la que se produjeron cantidades mucho mayores en las células pulmonares infectadas con el virus humano. La proteína M1 es responsable, entre otras cosas, de exportar el ARN viral replicado desde el núcleo de las células infectadas y luego ensamblarlo con otras proteínas virales recientemente producidas para formar la descendencia del virus de la gripe. ¿Podría ser, por lo tanto, que el ARN viral de los virus de la gripe aviar en las células humanas permanezca atrapado en el núcleo celular porque hay muy poca proteína M1 presente?
Otra pieza del rompecabezas
Las investigaciones microscópicas de fluorescencia confirmaron estas sospechas. El material genético del virus de la gripe aviar era mucho menos capaz de desprenderse del núcleo celular que el ARN del virus de la gripe humana. Pero, ¿por qué? Con la ayuda de la plataforma de secuenciación del MDC y el profesor Irmtraud Meyer, descubrieron un pequeño segmento en el ARN viral del virus de la gripe aviar que afecta el empalme alternativo. "Llamamos a esto un elemento de regulación cis", dice Bogdanow. "El empalme alternativo regula qué proteínas están hechas en última instancia de un solo gen, porque muchos genes codifican más de una proteína. Cuando las células humanas son atacadas por la gripe aviar, este elemento asegura que se produzca más proteína M2 en lugar de M1".
Para evaluar la relevancia de este resultado, el profesor Thorsten Wolff y su equipo de investigación del Instituto Robert Koch transfirieron el elemento regulador cis del virus de las aves al virus humano. De hecho, esto dio como resultado que el virus de la gripe humana se replicara de manera menos efectiva en las células pulmonares humanas. El equipo de Selbach incluso llevó a cabo un experimento similar con los virus de la gripe española, cuyo material genético fue aislado en los años noventa de las tumbas en el suelo del permafrost de Alaska. Sin embargo, sólo utilizaron una pequeña parte del ARN viral y no todo el virus para el experimento. Sin embargo, también pudieron confirmar su teoría sobre el elemento cis-regulador de este virus.
"El grado de patogenicidad del virus de la gripe aviar y su potencial pandémico dependen, por supuesto, de muchos factores", dice Selbach. "Un estudio sobre cultivos celulares no puede cubrir todos estos factores. Sin embargo, podría ser útil en el futuro incluir un análisis de este segmento de ARN en la evaluación del riesgo de los virus de la gripe aviar".
Nota: Este artículo ha sido traducido utilizando un sistema informático sin intervención humana. LUMITOS ofrece estas traducciones automáticas para presentar una gama más amplia de noticias de actualidad. Como este artículo ha sido traducido con traducción automática, es posible que contenga errores de vocabulario, sintaxis o gramática. El artículo original en Inglés se puede encontrar aquí.